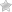Гипоталамический синдром связан с врожденным или приобретенным нарушением деятельности гипоталамуса и гипофиза. Заболевание имеет несколько форм, а наиболее ярким симптомом является быстрое развитие ожирения. Для заболевания характерно неблагоприятное влияние на работу эндокринных желез и нарушение обменных процессов белков, жиров и углеводов. Лечение заключается в устранении причин, вызвавших дисфункцию гипоталамуса, и устранении симптоматических расстройств.
Описание патологии и ее формы
Систему, состоящую из гипоталамуса, промежуточного мозга и гипофиза, называют «эндокринным мозгом» человека, так как она выполняет важную регулирующую функцию эндокринной системы. Гипоталамус участвует в управлении температурой тела, обменными процессами, эмоциями, выработке гормонов. Его регулирующая деятельность происходит вегетативно, то есть автономно. Нарушение работы гипоталамо-гипофизарной системы проявляется в различных формах. Оно носит общее название гипоталамического синдрома. В его основе находится нарушение интегративного взаимодействия между различными функциональными системами (нейроэндокринной, вегетососудистой, психоэмоциональной), которое требует комплексного подхода к лечению со стороны целого ряда специалистов (гинеколога, педиатра, эндокринолога, невролога).
Дисфункция гипоталамуса возникает в результате врожденной органической недостаточности или приобретенного поражения мозга. В медицине выделяют несколько форм и синдромов, связанных с этими нарушениями:
- 1. Нейроэндокринная форма:
- смешанное церебральное ожирение;
- синдром Клейне-Левина (расстройство сна и бодрствования);
- синдром Иценко-Кушинга (повышенная выработка гормонов корой надпочечников);
- адипозогенитальная дистрофия (прогрессирующее ожирение с недоразвитием половых органов);
- акромегалия (увеличение кистей, стоп, лица);
- синдром гиперпролактинемии (повышенная секреция пролактина, нарушение менструального цикла, бесплодие у женщин, снижение потенции у мужчин);
- несахарный диабет (недостаточность гормона вазопрессина, выделение большого количества мочи);
- несахарный антидиабет (повышенная выработка вазопрессина, водная интоксикация);
- метаболическая краниопатия (сахарный и несахарный диабет, гиперплазия или опухоль паращитовидных желез);
- синдром пустого турецкого седла (сдавливание гипофиза).
2. Нейротрофическая форма:
- болезнь Барракера-Симонса (атрофия жира верхней части туловища, ожирение в нижней части);
- универсальная форма алопеции (облысение);
- гипофизарная кахексия (резкое снижение массы тела и различные нейровегетативные расстройства).
Акромегалия
В результате такого большого разнообразия патологий, вызываемых изменениями в гипоталамусе, возникает сложный симптомокомплекс заболевания, сочетающий обменные, вегетативные, эндокринные нарушения. Основой всех этих явлений является искажение или прекращение подачи импульсов из головного мозга в органы эндокринной системы.
Чаще всего гипоталамический синдром начинается в период полового созревания (12 -14 лет), заболевание более распространено у лиц женского пола. У детей младшего возраста болезнь регистрируется в 5% случаев. У девушек 10-17 лет синдром встречается в 4-6,3% случаев и в дальнейшем часто приводит к бесплодию. Особенностью заболевания у подростков является сочетание нескольких синдромов с доминированием одного из них. При отсутствии должного лечения у детей формируются серьезные осложнения: стойкое высокое артериальное давление, атеросклероз, прогрессирующее ожирение. В более зрелом возрасте заболевание встречается у 15-17% женщин, а в климактерическом периоде – у 40 % женщин.
В тяжелых случаях возникает частичная или полная утрата трудоспособности и наступает инвалидность, обусловленная следующими факторами:
- нарушение зрительных функций в результате сдавливания глазных нервов опухолями гипофиза;
- необходимость исключения травм из-за слабости костной, мышечной системы, суставов, связок;
- задержка интеллектуального развития;
- астенический синдром;
- необходимость часто покидать рабочее место из-за частого мочеиспускания;
- ограниченные двигательные возможности;
- повышенная чувствительность к токсическим веществам.
Причины
Причинами возникновения синдрома являются:
- врожденные дефекты гипоталамуса;
- генетическая предрасположенность к эндокринным заболеваниям;
- гормональный сбой в период полового созревания, во время беременности, родов, абортов, климакса, из-за неконтролируемого приема гормональных препаратов;
- воздействие вирусных заболеваний на центральную нервную систему, нейроинфекции;
- опухоли головного мозга;
- грануломатозные заболевания центральной нервной системы (нейросаркоидоз);
- хронические или острые стрессы;
- интоксикация;
- хронический тонзиллит;
- черепно-мозговые травмы;
- сосудистые патологии головного мозга (атеросклероз, аневризмы);
- систематическое переедание в детстве на фоне наследственной предрасположенности.
Врожденные дефекты гипоталамуса формируются под воздействием следующих факторов у беременной матери:
- поздняя беременность;
- ранние и поздние токсикозы;
- нарушение функции почек;
- тазовое предлежание плода и тяжелые роды, родовые травмы;
- повышенное артериальное давление;
- сердечно-сосудистые заболевания, приводящие к гипоксии плода.
Нарушение функционирования гипоталамуса и других структур мозга может произойти также при неврозах и психических заболеваниях (психоэндокринный синдром). При устранении внешних факторов воздействия и лечении основного заболевания нормальная работа гипоталамуса часто восстанавливается.
Предрасполагающими факторами являются:
- наличие очагов хронической инфекции;
- избыточное пребывание под солнечными лучами;
- травмы головы;
- эмоциональное перенапряжение;
- курение;
- чрезмерное употребление алкоголя;
- наркомания.
Симптомы
На начальной стадии заболевания появляются следующие признаки:
- усиление аппетита и быстрый набор веса;
- учащение головных болей;
- раздражительность, депрессия;
- перепады артериального давления;
- лицо становится круглым, кожа краснеет;
- на коже туловища, рук и ног появляются растяжки в виде розовых полос, на шее – «воротник» с гиперпигментированной кожей;
- акне на лице, груди, спине, воспаление волосяных фолликулов;
- жирная себорея головы;
- нарушение менструального цикла у девочек и гинекомастия (увеличение грудных желез ) у мальчиков;
- избыточный рост волос на теле.
Ожирение приводит к ухудшению работы половых органов и надпочечников, поэтому вышеперечисленные признаки могут быть вторичными. У детей наблюдается раннее половое созревание – у девочек развитие молочных желез и первая менструация происходит на 1-2 года раньше, чем у сверстниц, а через 2-3 года начинается нарушение месячного цикла (скудные кровотечения или их полное отсутствие, нерегулярность). Если в гипофизе развиваются опухоли, то появляется синдром галактореи (выделение молока из грудных желез у мужчин и женщин). У женщин наблюдаются дисфункциональные маточные кровотечения, так как такие больные склонны к гиперпластическим процессам и эндометриозу.
На более поздних стадиях заболевания появляются признаки нарушения терморегуляции (гипер- или гипотермия, неустойчивость температуры), нервной, сердечно-сосудистой, дыхательной, желудочно-кишечной систем, у женщин – бесплодие из-за нарушения работы яичников. Отклонения в неврологии и психо-эмоциональном состоянии имеют следующие проявления:
- чрезмерная сонливость или длительный ночной сон;
- спутанность сознания;
- эмоциональная неустойчивость;
- апатия;
- неврозы;
- депрессивные состояния, повышение уровня тревожности;
- мигрень.
Диагностика
Выявить заболевание до появления клинических симптомов трудно. Диагноз устанавливается на основе вышеуказанных признаков, при условии, что проведено полное обследование и исключены первичные заболевания внутренних органов, эндокринных желез и других системных патологий. Диагностическими критериями заболевания являются:
- наличие разнообразных нейроэндокринных синдромов;
- нарушение терморегуляции организма;
- расстройства аппетита, либидо, сонливость;
- наличие неврологической симптоматики, указывающей на поражение соседних с гипоталамусом областей мозга.
Для уточнения диагноза проводят следующие обследования:
- исследование уровня гормонов гипофиза в крови (кортикотропин, кортизол, фоллитропин, соматотропин, пролактин);
- рентгенологическое исследование черепа (признаки повышенного внутричерепного давления и давления внутри турецкого седла, нарушение кровоснабжения, изменения в костях черепа);
- магнитно-резонансная или компьютерная томография мозга, позволяющая выявить опухоли гипофиза и синдром «пустого» турецкого седла (сдавливание гипофиза);
- ультразвуковое исследование мозга, которое может показать расширение желудочков;
- электроэнцефалограмма, фиксирующая преобладание медленных волн в центральном и затылочном отведении, появление волн в передних отделах, нарушения в стволовых структурах, неправильную реакцию на пробу в полушариях мозга.
При гормональном исследовании крови выявляется повышенное содержание биологически активных веществ:
- инсулина;
- С-пептида, вырабатываемого поджелудочной железой;
- триглицеридов;
- пролактина;
- кортизола;
- лютеинизирующего гормона;
- соотношения лютеинизирующего и фолликулостимулирующего гормонов;
- тиреотропного гормона (в первые 3 года заболевания он повышен, а затем снижается).
У большинства женщин, страдающих этим заболеванием, выявляются изменения в яичниках:
- сглаженная поверхность яичников;
- слабо выраженный сосудистый рисунок;
- увеличение их размера;
- образование кист внутри них;
- поликистоз, склерокистоз яичников.
При обследовании у офтальмолога определяются изменения глазного дна:
- полосы вдоль кровеносных сосудов;
- отек сетчатки;
- появление патологических бликов;
- бледность диска зрительного нерва;
- расширенные вены и узкие артерии;
- ангиосклероз сетчатки.
Все эти признаки указывают на синдром повышенной сосудистой проницаемости и артериального давления. При неврологическом обследовании более чем у половины заболевших выявляются небольшие нарушения черепно-мозговой иннервации, асимметрия сухожильных рефлексов, признаки внутричерепной гипертензии.
Гипоталамический синдром дифференцируют с конституциональным ожирением и болезнью Иценко-Кушинга, отличительными признаками которой являются:
- быстрая гипотрофия мышечной массы;
- ломкость кровеносных капилляров;
- остеопороз;
- багрово-синюшные стрии на коже.
Лечение
Тактика лечения заболевания состоит в следующем:
- устранение факторов, которые вызывают дисфункцию гипоталамо-гипофизарной системы (санация очагов хронической инфекции, устранение опухоли и другое);
- улучшение микроциркуляции и устранение гипоксии в мозге;
- дегидратация с целью снижения внутричерепного давления;
- регулирование нейромедиаторного обмена;
- лечение ожирения;
- симптоматическая терапия заболеваний органов репродуктивной системы;
- психотерапия.
Для медикаментозного лечения применяют препараты:
- анорексигенные средства, стимулирующие центры головного мозга, отвечающие за чувство насыщения – фенфлюрамин (Минифаж), дексфенфлюрамин (Изолипан);
- тиреоидные гормоны при снижении функций щитовидной железы (Тиреоидин, Левотироксин, Лиотиронин и другие);
- стимуляторы тканевого обмена (Метионин, витамины группы B);
- препараты для коррекции вегетативных расстройств (Пирроксан, Анаприлин);
- средства, улучшающие мозговое кровообращение и обмен веществ (Циннаризин, Теоникол, Ксантинола никотинат, Кавинтон, Ноотропил, Пирацетам, Аминалон);
- антидепрессанты – ингибиторы обратного захвата серотонина (Прозак, Золофт);
- препараты, влияющие на метаболизм нейротрансмиттеров в центральной нервной системе (Парлодел, Ципрогептадин, Резерпин) и другие лекарственные средства.
Больным необходимо придерживаться следующих клинических рекомендаций:
- соблюдение субкалорийной диеты с полным исключением легкоусвояемых углеводов (хлебобулочные и кондитерские изделия), дробный прием пищи небольшими порциями;
- дозированное голодание;
- лечебная физкультура и физические нагрузки;
- физиопроцедуры (циркулярный душ, душ Шарко, закаливание);
- исключение вредных привычек (курение, алкоголь).
Фото