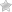Цистит, спровоцированный облучением, имеет неинфекционный характер. Развивается в результате радиотерапии у людей с онкологией на стадии лечения или в период реабилитации. По статистике, данной патологии подвержены около 20% пациентов. Чаще выявляется среди женщин, что связано с анатомическими особенностями строения мочеполовой системы.
Что происходит с мочевым пузырем
Признаком лучевого цистита становится поражение слизистой оболочки органа. Возможно развитие язвенных образований и гематом. В зависимости от клинической картины выделяют следующие формы болезни:
- Телеангиэктазия. Характеризуется изменениями в тканях сосудов, расположенных в стенках пузыря. Отмечается гематурия – одновременно с уриной выделяется кровь, нередко сгустками.
- Катаральный. Сопровождается болью при опорожнении, снижением объема мочи, учащением позывов. Слизистая оболочка воспалена, покрыта язвами. В жидкости возможно наличие хлопьев, песка, мелких камней. Вместе с циститом развиваются патологии почек.
- Инкрустирующий. Частые и болезненные позывы к опорожнению, однократное выделение не больше 100 мл. На внутренней поверхности органа выявляют язвы, покрытые белком и солью.
Развивается лучевой цистит в результате радиотерапии у людей с онкологией на стадии лечения или в период реабилитации.
Начальная стадия цистита проявляется через 3-6 недель после лучевой терапии. Острая фаза иногда проходит без специфического лечения, но чаще принимает хроническую форму.
Иногда постлучевой цистит развивается спустя несколько лет после облучения.
Методы лечения, эффективные при онкологии органов малого таза, провоцируют нарушение кровоснабжения мочевого пузыря, замедляют метаболические процессы, препятствуют быстрой регенерации тканей. Такая картина способствует раздражению слизистых, воспалению как поверхностного слоя, так и расположенных глубже мышц.
Терапия воздействием радиации проводится с небольшими интервалами. Орган не имеет достаточно времени на восстановление. На фоне сниженного иммунитета повышаются риски дополнительного инфицирования болезнетворными бактериями и вирусами, грибками.
Причины
Во время лучевой терапии основному влиянию радиации подвергается злокачественное новообразование. Но даже при лечении иного органа малого таза присутствуют риски повреждений мочевого пузыря. Провокаторами становятся:
- Недостаточные интервалы между сеансами.
- Высокая доза облучения.
- Чрезмерная чувствительность тканей к радиотерапии.
Провокаторами цистита являются недостаточные интервалы между сеансами.
Наибольшему риску подвержены пациенты с онкологией шейки матки, влагалища, самого мочевого пузыря.
Симптомы
Наблюдается следующая клиническая картина:
- Первым признаком становится острая боль при опорожнении. Но даже в промежутках между мочеиспусканиями отмечается симптом режущего характера в нижней части живота.
- Позывы к опорожнению возникают до 30 раз в сутки, иногда чаще.
- Объем выделяемой жидкости снижается.
- Моча становится мутной, нередко выделяется с кровью.
- Присутствуют и общие признаки: быстрая утомляемость, слабость, головокружения.
При лучевом цистите позывы к опорожнению возникают до 30 раз в сутки, иногда чаще.
При появлении подобных признаков нужно немедленно обратиться к врачу!
Диагностика
Обследование направлено на изучение состава урины:
- Если в анализе мочи выявлено повышенное количество лейкоцитов, начался воспалительный процесс.
- Присутствие следов крови свидетельствует о гематурии, язвенном поражении слизистых.
- Наличие вторичной инфекции определяется бак-посевом.
- Для обнаружения микоплазмы и хламидий применяют микроскопическое исследование.
Одновременно врачи назначают аппаратные методы диагностики:
- цитоскопию;
- УЗИ;
- рентгенографию;
- урофлуометрию.
Полученные результаты влияют на программу терапии.
Лечение
Чтобы эффективно лечить лучевой цистит, рекомендуют медикаментозные препараты, которые применяют 3-6 месяцев. Схема терапии подбирается индивидуально, в зависимости от имеющихся поражений. Например, необходимо учитывать глубину язвенного поражения стенок, деструктивные изменения сосудов и нервных окончаний, степень ослабления иммунной защиты.
Если положительный результат отсутствует, прибегают к операции.
Устранение постлучевого заболевания хирургическим вмешательством показана также при:
- Мочекаменной болезни;
- Перекрытии устья мочеточника камнем или отекшей тканью, сгустком крови.
- Уменьшении объема пузыря.
Устранение постлучевого заболевания хирургическим вмешательством показана также при мочекаменной болезни.
Операцию проводят и при затрудненной диагностике.
В зависимости от течения болезни используют следующие виды хирургии:
- Прижигание поврежденного участка.
- Резекция органа. Удаление выполняют при осложненной патологии. Во время операции формируют канал, выводящий мочу на поверхность брюшного пресса.
Оперативное лечение проходит под общим наркозом.
Медикаментозная терапия
Лечение цистита после лучевой терапии проходит с применением таких фармакологических препаратов:
- Спазмолитики и обезболивающие. Снижают симптоматику, нормализуют состояние пациента.
- Иммуномодулирующие. Направлены на усиление естественной защиты. Препятствуют развитию вторичной инфекции.
- Антибиотики. Уничтожают проникшие в полость мочевого пузыря болезнетворные бактерии.
- При легком поражении рекомендуют Метилуроцил, серебро и кислород.
Препараты с помощью катетера вводят непосредственно в орган. Применяется и общеукрепляющая терапия белками, витамином В12, аскорбиновой и фолиевой кислотами.
Используют и растительные средства. Например, женщинам на ранней стадии помогают свечи с белладонной.
Лечение цистита после лучевой терапии проходит с применением таких фармакологических препаратов.
Народная медицина
Лечение домашними рецептами помогает снизить симптоматику цистита. Однако необходима консультация врача, чтобы выявить риски возникновения аллергической реакции на компоненты. Иначе терапия приведет к ухудшению состояния больного.
Пользуются такими народными средствами, как отвары и настои целебных трав, сидячие ванночки. Готовят составы из лекарственных растений:
- толокнянки;
- зимолюбки;
- крапивы;
- хвоща.
Из крапивы можно сделать целебный настой.
Растительные настои принимают внутрь по 1-2 ст. л.
Рекомендуется внести изменения и в ежедневное меню – пить соки либо морсы, приготовленные из клюквы. Полезны чай с молоком и березовый сок. Исключают из рациона продукты, оказывающие раздражающее действие на слизистые мочевого пузыря:
- крепкие бульоны;
- редьку;
- чеснок;
- щавель;
- лук;
- хрен;
- острые приправы;
- копченое;
- маринады;
- соленья;
- жареные блюда.
Подобные меры не приводят к исцелению цистита, вызванного радиотерапией, но в комплексе с фармакологическими средствами оказывают положительный эффект.
Осложнения
Нередко воспаление мочевого пузыря, проявившееся в результате облучения, протекает вместе с такими патологиями:
- Рубцовое сморщивание органа.
- Сильные кровотечения.
- Образование конкрементов.
При отсутствии профессионального лечения формируются свищи в полости влагалища.
Подобные состояния подлежат незамедлительной терапии, так как представляют угрозу для жизни пациента.
Профилактика
Цистит, полученный в результате радиотерапии, предотвратить сложно, если речь идет о раке органов малого таза. Во время процедур врачи делают все возможное, чтобы защитить пузырь. Используют специальные свинцовые пластины, которыми закрывается область его расположения при сеансах.
Но намного проще не допускать онкологии. Для этого рекомендуется:
- Вести здоровый образ жизни, практиковать посильные физические нагрузки.
- Не курить и не злоупотреблять спиртными напитками.
Если есть риск онкологического заболевания, необходимо каждый год проводить эндоскопию мочевого пузыря.
Цистит, спровоцированный радиотерапией, эффективно лечится, но только при своевременном выявлении патологии. Пренебрежение врачебными рекомендациями провоцирует хроническое течение болезни, повышает риск присоединения вторичной инфекции. Поэтому обращаться к помощи медицины следует при появлении первых симптомов воспалительного процесса.
Поделиться: